Розацеа
Что это такое?
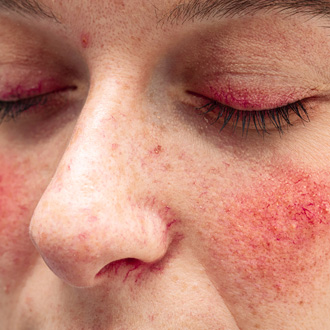
Розацеа (розовые угри) – это хроническое многофакторное заболевание кожи, при котором в патологический процесс вовлекается центральная часть лица. Очаги кожного поражения соответствуют области иннервации тройничного нерва.
О заболевании
Патология встречается в разных уголках земного шара, однако наибольшая заболеваемость регистрируется у светлокожих европейцев датского, эстонского, финского и шведского происхождения. Поэтому историческим названием заболевания считается термин «приливы кельтов». Общемировая распространенность розацеа составляет 10%, при этом частота встречаемости в России составляет 5%.
У людей с первым и вторым фототипом дермы по Фицпатрику повышен риск развития розацеа. В свою очередь у темнокожых людей (азиаты, африканцы) отмечается наименьшая предрасположенность к заболеванию. Этот факт демонстрирует тесную корреляцию между уровнем меланиновой протекции и уязвимостью дермы. Женщины в 2 раза чаще сталкиваются с розацеа в сравнении с мужчинами. Однако если заболевание развивается у представителей мужской половины Земли, то оно более часто характеризуется тяжелым течением. Заболевание обычно поражает людей старше 30 лет.
Точные причины появления розацеа не установлены. Основополагающая роль в патогенезе розацеа отводится ангионеврозу с преимущественным поражением сосудов лица как проявлению вегетососудистой дистонии. Заболевание демонстрирует генетическую предрасположенность. Психоэмоциональные факторы создают фон для снижения выработки эндорфинов и нарушения работы каликреин-кининовой системы, регулирующей тонус сосудов. Это объясняет тот факт, что первые симптомы заболевания обычно провоцируются эмоциональной или физической нагрузкой.
Лечение заболевание проводится комплексное. Направлено на восстановление сосудистого тонуса и оптимизацию сосудистой иннервации. Эффективная терапия розацеа невозможна без коррекции факторов риска, в частности, сопутствующих заболеваний.
Виды розацеа
Внешний вид розацеа определяется патофизиологической стадией заболевания. Выделяют следующие 4:
- Прерозацеа – это транзиторные эпизоды покраснения кожи, которые обычно провоцируются физической или эмоциональной нагрузкой.
- Сосудистая розацеа – длительное покраснение и появление сосудистых звездочек.
- Воспалительная розацеа – характеризуется образованием прыщиков, в т.ч. с гнойным содержимым.
- Поздняя розацеа – на этом этапе нередко наблюдается ринофима (доброкачественное поражение кожи носа, приводящее к его увеличению и деформации вследствие разрастания соединительной ткани, кровеносных сосудов и сальных желез).
Розацеа не всегда протекает типично. Возможны атипичные формы заболевания.
- Стероидная розацеа, которая развивается на фоне длительного использования местных кортикостероидных препаратов (фторированные глюкококртикоиды). Эти препараты приводит к легкой атрофии дермы, через которую начинают просвечивать поверхностные капилляры. Появляется обширная темно-красная эритема, на которой присутствуют папулы и гнойные прыщики.
- Гранулематозная розацеа. Для этой формы характерно наличие плотно прилегающих друг к другу мелких плотных папула, иногда единичных узлов, которые имеют серо-желтый оттенок при просвечивании.
- Грамотрицательная форма, для которой характерны множественные гнойные прыщики. При бактериологическом исследовании обнаруживается грамнегативная бактериальная флора. Обычно эта форма развивается после длительного применения тетрациклиновых антибиотиков.
- Конглобатная форма. Ее основным симптомом является наличие крупных узлов сферической формы.
- Фульминантная – развивается стремительно с формированием отечных конгломератов, представленных слившимися узлами и бляшками.
- Розацеа с солидным персистирующим отеком (болезнь Морбигана) – характеризуется эритемой и стойким плотным отеком верхней половины лица.
Симптомы розацеа
Симптомы розацеа обычно представлены следующими состояниями:
- периодическое покраснение лица при физической нагрузке и перепадах температуры, а также психоэмоциональном перенапряжении;
- последующее появление гнойничковых элементов;
- шелушение, стойкое покраснение, сосудистые звездочки.
Типичная локализация высыпаний при розацеа – на коже лица, преимущественно на коже щек, носа, лба и подбородка, иногда в зоне декольте. Диагностическими критериям розацеа являются: транзиторная, постоянная эритема на протяжении более трех месяцев; поражение центральной части лица (Т-зоны); телеангиэктазии (сосудистые звездочки), папулы, пустулы.
В патологический процесс вовлекается не только кожа центральной части лица. Поражения могут затрагивать глаза и веки, а также приводить на поздних стадиях к формированию ринофимы.
Дерматологи выделяют 3 клинические формы розацеа:
- Эритематозно-телеангиэктатическая – преходящее покраснение в центральной части лица с последующим образованием множественных сосудистых звездочек. Окологлазные области кожи обычно не вовлекаются в патологический процесс. На этой стадии происходит значительное расширение внутридермальных капилляров. Человека обычно беспокоит периодическое чувство жара, жжения, зуд, которые развиваются или усиливаются после употребления горячей и острой пищи, алкоголя, физической нагрузки, горячей ванны.
- Папуло-пустулезная – на фоне покраснения появляются мелкие прыщики, в т.ч. с гнойным содержимым. Человека беспокоит жжение и зуд. На этой стадии внутридермально образуются воспалительные инфильтраты. Появляющиеся прыщики имеют красный цвет, диаметр от 3 до 5 мм, плотноэластическую консистенцию. На начальном этапе папулы не сливаются между собой, однако в последующем склонны к группировке в области носа, носогубных складок, подбородка.
- Пустулезно-узловатая – для этой формы характерно стойкое покраснение, множественные сосудистые звездочки, прыщики (с гнойным содержимым и без него), отечные узлы. Крупные папулы склонны к слиянию с образованием бляшек. Внутридермальное разрастание соединительной ткани приводит к сдавлению сосудов. Прогрессирующее нарушение кровотока и лимфообращения сопровождается развитием пастозности и отечности лица. Могут появляться локальные разрастания кожи лица, которые обезображивают внешний вид.
Причины появления розацеа
В этиологии и патогенезе заболевания до сих пор остаются нерешенные вопросы. Согласно ряду теорий, розацеа рассматривается как:
- нарушение, вызванное различными факторами окружающей среды;
- заболевание, связанное с высокой реактивностью сосудов;
- состояние, возникающее в результате нарушения работы иммунной системы.
Прослеживаются семейные случаи патологии, что подчеркивает роль генетической составляющей в развитии этого дерматоза. Предполагается, что генетически обусловленная повышенная продукция антимикробных пептидов и аларминов постепенно приводит к стойкому парезу сосудов кожи лица и, как следствие, формированию фоновой эритемы. Чуть позже присоединяется воспалительный компонент, проявляющийся папулами (прыщиками). При розацеа наблюдается замедление кровотока в центральной вене лица. Длительный венозный отек в сочетании с венозным застоем и тканевой гипоксией обусловливает гиперплазию соединительной ткани и сальных желез, что приводит к развитию фиматозных изменений.
Реализация заболевания осуществляется под действием следующих триггерных факторов:
- горячая и пряная пища;
- алкоголь;
- ультрафиолетовое излучение (естественное и искусственное);
- воздействие на кожу высоких и низких температур окружающей среды;
- физические упражнения;
- стресс.
Окончательно не решен вопрос о причинно-следственной взаимосвязи клещей Демодекс. Согласно последним представлениям, считается что Demodex folliculorum не является пусковым фактором. Однако демодекоз часто ассоциируется с Bacillus oleronius. Последние содержат такие антигены, которые могут стимулировать воспаление у пациентов с розацеа, проявляющейся преимущественно папулами и гнойными прыщами.
Почему «СМ-Клиника»?
Диагностика
Согласно клиническим рекомендациям по розацеа, диагностика заболевания осуществляется на основании данных объективного, в т.ч. дерматоскопического, осмотра. Патологический кожный процесс при этом заболевании ограниченный, развивающееся воспаление носит острый характер. На коже лица, преимущественно в центральной его части, определяются гиперемированные очаги розового цвета, выраженная инфильтрация, местами с шелушением на поверхности, множественные прыщики, в т.ч. с гнойным содержимым, единичные сосудистые звездочки. В отличие от угревой болезни на коже в себорейных зонах (грудь, верхняя треть спины) высыпаний и следов постакне нет.
Перед началом лечения проводится комплексное обследование пациента. Лабораторные исследования обычно включают в себя общий и биохимические анализы крови, выделение и идентификацию микробной флоры кожи с определением чувствительности к антибиотикам, соскоб с кожи век и лица для идентификации D. folliculorum.
Мнение эксперта
В среднем у каждого пятого пациента в патологический процесс вовлекаются глаза, в результате чего появляются симптомы воспаления глазного яблока и век. При поражении глаз отмечаются сухость, чувство инородного тела, зуд, жжение, светобоязнь, отек, гиперемия и телеангиэктазии конъюнктивы, нечеткое зрение, кератит. Поражение век (блефарит) характеризуется появлением красных пятен, отеком, сухостью, шелушением кожи век, воспалением мейбомиевых желез, формированием халазионов и телеангиэктазий края век. При наличии подобных изменений лечение проводит не только дерматолог, но и офтальмолог. Специалисты «СМ-Клиника» в Москве всегда уделяют пристальное внимание пациентам с розацея, учитывая высокую вероятность вовлечения в патологический процесс органа зрения.

Лечение розацеа
Лечение розацеа проводится консервативными методами. В комплексную терапевтическую программу могут входить следующие направления:
- системные ретиноиды – снижают экспрессию толподобных рецепторов, с которыми ассоциировано развитие болезни;
- эмоленты для местного применения – это жиры и жироподобные вещества, фиксирующиеся в поверхностном слое кожи;
- антибактериальные препараты;
- средства с содержанием солнцезащитных фильтров (SPF не менее 30);
- лечение сопутствующих заболеваний (более чем в половине случаев при розацеа выявляется язвенная болезнь желудка, ассоциированная с хеликобактер пилори).
Лечение обычно продолжается в течение нескольких месяцев (до полугода). При розацеа дополнительно применяется физиотерапевтическое лечение, в частности лазерная терапия.
Гранулематозная форма заболевания требует применения деструктивных методик, т.к. развившиеся органические изменения не носят обратимого характера. Для устранения патологического очагов проводится лазеркоагуляция гиперплазированных зон.
Профилактика
Специфических методов первичной профилактики розацеа не существует. После завершения терапии важно придерживаться правил вторичной профилактики. Пациенту рекомендуется:
- прием сосудоукрепляющих препаратов;
- использование солнцезащитных средств;
- специальный уход за кожей лица;
- косметологическая коррекция рубцовых изменений;
- ограничение употребления животных жиров, копченностей, алкоголя, острой и горячей пищи;
- отказ от длительного нахождения в помещении с высокой температурой воздуха;
- исключение длительного пребывания на солнце и отказ от солярия.
Вопрос-ответ
Какой врач занимается лечением розацеа?
Диагностику и лечение проводит врач-дерматолог.
К каким осложнениям может приводить розацеа?
Если заболевание обнаружено на начальной стадии и вовремя начато лечение, то на коже лица может и не остаться эстетических дефектов. У некоторых пациентов возможно формирование поствоспалительных рубцов. Если же патология вовремя не обнаружена и впервые диагностирована только на пустулезно-узловатой стадии, когда наблюдается внутридермальное разрастание соединительной ткани, то возможно развитие гиперпластических последствий. В их числе могут быть опухолевидные разрастания на носу (ринофима), на ушах (отофима), подбородка (гнатофима) и т.п.
Может ли розацеа появиться при беременности?
Гормональная перестройка, характерная для гестационного процесса, может быть триггером в развитии заболевания, к которому человек генетически предрасположен.

Источники
Адаскевич В.П. Классические подтипы розацеа и редкие клинические формы: особенности ведения пациентов // Смоленский медицинский альманах. 2020. № 4. С. 150–151.
Two A. M., Del Rosso J. Q. Kallikrein 5-mediated infl ammation in rosacea: clinically relevant correlations with acute and chronic manifestations in rosacea and how individual treatments may provide therapeutic benefi t. J. Clin. Aesthet Dermatol. 2014; 7 (1): 20–25.
Чеботарев В.В., Асхаков М.С., Одинец А.В., Чеботарева Н.В. Руководство для клинических ординаторов по дерматовенерологии в двух томах (Том I) / Под ред. Чеботарева В.В. Ставрополь: СтГМУ. 2020. 393 с.




