Тазовое предлежание плода
Что это такое?
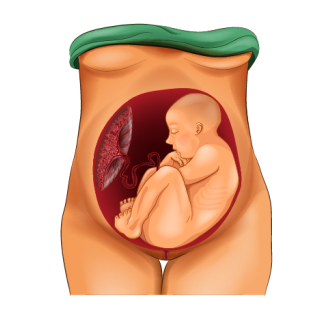
Тазовое предлежание плода – это ситуация, когда плод головкой располагается у дна матки, а у малого таза матери находятся его ягодицы и/или ножки.
О тазовом предлежании
Наличие механических препятствий со стороны малого таза не позволяет более объемной части плода (головке) вставиться во вход. Плод «ищет» альтернативные пути, в результате чего формируется тазовое предлежание (размеры тазового конца намного меньше головного). Механические преграды также могут объяснить тазовое вставление при аномальной анатомии плода. Однако часто в клинической практике встречаются случаи тазового предлежания в отсутствие каких-либо объяснимых причин. Считается, что они связаны с незрелостью вестибулярного аппарата внутриутробного ребенка (вестибулярный аппарат – это структура, которая определяет пространственную ориентацию тела).
Современное акушерство придерживается точки зрения, что для правильного головного (затылочного) предлежания плод должен иметь нормальную анатомию и хорошую двигательную активность, при этом объем околоплодных вод должен быть достаточным, и плацента должна располагаться не в области нижнего сегмента и не затрагивать внутренний зев. Если один из этих факторов выпадает из общей цепочки, то повышается вероятность формирования тазового предлежания плода.
Виды тазового предлежания – классификация
Тазовое предлежание может быть 2 основных типов (разница между ними заключается в том, какая именно часть ближе всего предлежит к будущему родовому каналу):
- ягодичное – самыми первыми рождаются ягодицы;
- ножное – «первопроходцами» являются ножки.
В свою очередь, ягодичный вариант классифицируется на 2 формы:
- чистая, когда только ягодички плода обращены к материнскому тазу;
- смешанное, когда плод сидит «на попе», то есть под ягодички поджаты ножки.
Ножное предлежание делится на 3 вида:
- коленное – плод «сидит» на коленках над входом в таз;
- полное ножное – и левая, и правая ножка обращены к малому тазу матери;
- неполное, когда одна ножка согнута над малым тазом, а другая – разогнута и выпрямлена вдоль тела малыша.
Симптомы
Тазовое предлежание плода не имеет специфических симптомов. Однако для этого состояния характерно относительно высокое расположение тазового конца плода по отношению к плоскости входа малого таза матери. Поэтому при доношенной беременности может появляться одышка, связанная с высоким расположением диафрагмы. По этой же причине развивается и относительная недостаточность кардиального сфинктера, приводящая к изжоге.
Признаками тазового предлежания плода во время объективного осмотра могут быть:
- высокое расположение дна матки, которое не соответствует нормативам для данного срока беременности;
- наличие в дне матки более плотной и круглой части (головки), при этом над входом таза определяется менее плотное с нечеткими контурами образование (тазовый конец);
- наилучшая точка выслушивания сердечного ритма плода на уровне пупка или выше него (к примеру, при затылочном предлежании сердцебиение лучше слышно ниже пупка).
Причины тазового предлежания
Состояниями, которые повышают вероятность тазового предлежания, могут быть:
- недоношенный плод – чем меньше гестационный срок, тем выше вероятность обнаружить положение плода, при котором над входом в таз располагаются ягодицы или ножки;
- предыдущие роды в ягодичном предлежании;
- сужение материнского таза или аномалии его строения;
- аномальное строение матки – двурогость, седловидность, наличие внутриматочной перегородки;
- избыточное или недостаточное количество околоплодных вод, которое отражается на подвижности плода и создает препятствия для установления правильного головного предлежания;
- большие миоматозные узлы;
- большие кисты яичников;
- неправильное прикрепление плаценты, когда она частично или полностью перекрывает внутренний зев;
- пороки развития плода, затрагивающие череп, зону шеи или крестцовую область;
- укорочение пуповины;
- отставание темпов роста плода.
Получить консультацию

Почему «СМ-Клиника»?
Диагностика тазового предлежания
Диагноз тазового предлежание не устанавливается раньше 36 недель. На основании данных акушерского наружного осмотра врач может заподозрить это состояние. Для его подтверждения назначается ультразвуковое исследование. Врач УЗД оценивает, какая часть плода располагается над входом в малый таз, какова степень сгибания головки, нет ли аномалий развития плода или патологии половых органов матери. Параллельно определяется локализация плаценты и исключается ее расположение в области нижнего сегмента, проводится определение индекса амниотической жидкости для исключения маловодия или многоводия, а также математический подсчет предполагаемого веса плода на основании проведенных измерений головки, бедра, плеча, живота.
В родах диагноз тазового предлежания устанавливается путем влагалищного осмотра. Акушер-гинеколог при открытой шейке матки может обнаружить соответствующие ориентиры того или иного вида тазового предлежания. Это могут быть крестец, паховый сгиб, межягодичная складка, пятка и т.д.
Мнение эксперта
Беременные женщины часто сталкиваются с такой ситуацией, когда при прохождении второго скринингового УЗИ в сроке (18-22 недели) обнаруживается тазовое предлежание плода. По этому поводу появляется необоснованное беспокойство. Оказывается, чем меньше срок беременности, тем выше подвижность плода, который имеет еще небольшие размеры, поэтому может несколько раз за день изменять свое положение. Если при прохождении второго скрининга предлежащей частью является тазовый конец, то данный факт даже не выносится в ультразвуковое заключение, т.к. не имеет клинического значения. Окончательный диагноз тазового предлежания может быть установлен не ранее 36-й недели. Для сравнения – во втором триместре примерно треть плодов располагаются ягодицами или ножками над входом в малый таз, а к 36-37-й недели тазовое предлежание выявляется только в 3-5% случаев.

Лечение
Вопрос о способе родоразрешения при тазовом предлежании решается индивидуально. На выбор метода оказывает влияние возраст женщины, количество родов в анамнезе, вес плода, степень сгибания головки, предполагаемый вес ребенка и другие факторы.
Консервативное лечение
Ведение вагинальных родов при тазовом предлежании относится к высокой категории сложности. От врача требуется профессионализм и выдержка, а от роженицы – терпение и строгое следование советам медиков.
Хирургическое лечение
Кесарево сечение в плановом порядке при тазовом предлежании может быть рекомендовано в следующих случаях:
- срок гестации менее 32 недель и начало родовой деятельности;
- рубец на маточной стенке после предыдущих операций;
- ножное предлежание;
- малый вес плода – 2,5 кг и меньше;
- крупный вес плода –3,6 кг и больше.
Плановую операцию оптимально выполнять на сроке 39 недель и более. Это позволяет органам и системам плода максимально подготовиться к переходу с внутриутробного этапа на внеутробный.

Профилактика
Специфических мер профилактики тазового предлежания не существует.
Реабилитация
После оперативного родоразрешения рекомендована ранняя активация родильницы и раннее прикладывание ребенка к груди. Это создает условия для профилактики возможных осложнений и стимулирует адекватную лактацию.
Вопросы и ответы
Тазовое предлежание плода – это норма или патология?
При беременности в сроке родов нормой считается только рождение ребенка в затылочном (головном) предлежании. Тазовый вариант – это акушерская патология, которая сопряжена с определенными рисками. Поэтому во многих случаях родоразрешение проводится путем операции кесарева сечения.
Может ли помочь специальная гимнастика изменить положение плода?
Раньше широко применялись подобные приемы. Например, беременной рекомендовалось лежать на одном боку несколько секунд, затем через живот поворачиваться на другой бок, и так лежать еще несколько секунд. За 1 гимнастический сеанс советовалось сделать несколько поворотов. Однако проведенные в последующем исследования не доказали эффективность таких манипуляций.
Что такое наружный поворот плода?
Это акушерский прием, который выполняет врач в стационарных условиях. Он направлен на разворот плода в положение, когда его головка устанавливается над материнским тазом. Может быть выполнен у женщин, которые не имеют ограничений к вагинальным родам. Наружный плодовый поворот проводится в сроке 36-37 недель в зависимости от того, были у женщины раньше роды или нет. Поэтапными движениями врач аккуратно через брюшную стенку пытается повернуть головку плода ко входу в малый таз. Затем проводится фиксация достигнутого положения специальными конструкциями.

Источники
Баскетт Т.Ф., Калдер Э.А., Арулкумаран С. Оперативное акушерство Манро Керра; под ред. Р. Элсивера, – М., 2015. – С. 199-214.
Кан Н.Е. Состояние внутриутробного плода и ранняя адаптация новорожденных в зависимости от пола и предлежания плода: Автореф. дис. ... канд. мед. наук. Владивосток, 2000. 23 с.
Катько Е.Н. Особенности течения раннего неонатального периода при рождении плода в тазовом предлежании: Автореф. дис. ... канд. мед. наук. М., 1998. 19 с.




