Косолапость
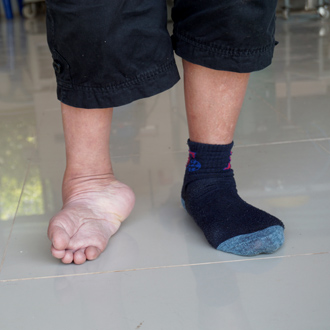
Что это такое?
Косолапость – это такое нарушение формы стопы, в результате чего ее задний отдел приподнимается (конское наружное отклонение), передний отклоняется внутрь (варусное отклонение), а средний находится в состоянии приведения и приподнятости (снизу определяется полое пространство). В основе косолапости лежит патологическое изменение костно-мягкотканного компонента.
О заболевании
Косолапие, или эквиноварусная деформация стопы, приводит к нарушению строения этого сегмента нижней конечности и биомеханическим расстройствам. В результате стопа перестает нормально выполнять возложенные на нее функции, в частности опорную, толчковую, пружинящую и проприоцептивную. Эта патология чаще встречается у мужчин. В половине случаев деформация стоп является двухсторонней.
Согласно классическому описанию, типичное искривление стопы при косолапости включает четыре базовых компонента: эквинус заднего сегмента и варусную ротацию среднего отдела стопы с дополнительным приведением (аддукцией) и формированием полой стопы за счет переднего отдела. Диагностика косолапости базируется на данных клинического осмотра и результатах рентген-сканирования.
Как лечить патологию? В зависимости от выраженности конско-варусного искривления у взрослых и детей могут применяться консервативные или оперативные методики коррекции. При тяжелых формах вылечить без операции не представляется возможным, она позволяет радикально избавиться от патологии, что особенно важно для девушек.
Виды косолапости
С этиологической точки зрения выделяют 2 вида косолапости:
- врожденная – имеется у ребенка с рождения;
- приобретенная – развивается с возрастом.
Различают также косолапость типичную и атипичную, одностороннюю и двустороннюю с (правосторонняя в сочетании с левосторонней).
В основе классификации Harrold & Walker заложена возможность исправления деформации:
- если стопа выводится в нейтральное положение или положение гиперкоррекции, это первая (легкая) степень деформации;
- если эквинусное отклонение не исправляется или сохраняется варус в 20°, то это третья степень;
- промежуточные формы соответствуют второй степени.
Система Catterall описывает четыре типа косолапости в зависимости от вовлеченности в патологический процесс костного или мягкотканого компонента (связки / сухожилия или контрактуры в суставах стопы). Эти особенности болезни учитываются при составлении программы лечения пациента.
Симптомы косолапости
Симптомы косолапости определяются в покое и при ходьбе.
Когда речь заходит о патологическом строении стопы при косолапости, большое внимание уделяют деформации таранной кости. При осмотре стопы обращает на себя внимание изменение в переднем отделе стопы и шопаровом суставе. В норме угол между осью головки и шейки таранной кости составляет 15–20°, а при косолапости 80–90°; наклон головки по отношению в сагиттальной плоскости в норме составляет 25–30°, а при косолапости 45–65°. Эти признаки косолапости у людей ориентировочно определяются визуально. Как определить их точно? С помощью рентгенографии.
Если косолапость прогрессирует, то со временем развиваются серьезные расстройства походки, при ходьбе появляется боль. Выраженное искривление стопы приводит к укорочению ноги, ухудшается работа мышечного компартмента стопы и голени. Неблагоприятным последствием является развитие дегенеративного поражения суставов стопы.
Причины косолапости
Истинные причины косолапости, имеющейся у детей с рождения, окончательно не верифицированы. В современной ортопедии существуют разные гипотезы, которые пытаются объяснить формирование этой аномалии:
- механическое давление на плод на этапе развития в матке;
- дисэмбриогенетические расстройства, вследствие чего уменьшается длина таранной кости и/или происходит ее патологический разворот, видоизменяться может также пяточная кость;
- вирусные инфекции – особенно опасны возбудители TORCH-комплекса в первом и втором триместре беременности (они могут способствовать развитию патологий опорно-двигательного аппарата);
- нарушенный кровоток в области дистального сегмента стопы в антенатальном этапе;
- дефектное развитие костной ткани в области стопы;
- нарушения в строении генов – в патологический процесс могут быть вовлечены гены коллагена I–III типов, Hoxd13, мышечный белок Fh11;
- влияние окружающей сред – воздействие вредных факторов окружающей среды (газовые агенты, лекарственные средства, табак и др.)
Причины приобретенной формы косолапости всегда известны. Наиболее часто встречается посттравматическая деформация, постполиомиелитное искривление, косолапость на фоне нейрогенного поражения, на фоне соединительнотканных патологий и некоторых наследственных заболеваний, вовлекающий костно-мышечную систему.
Получить консультацию

Почему «СМ-Клиника»?
Диагностика и признаки косолапости
Установление диагноза базируется на данных клинического осмотра и результатах рентгенографического сканирования. В некоторых случаях требуется проведение компьютерной или магнитно-резонансной томографии. Эти исследования позволяют детализировать характер патологического процесса в костно-мышечной системе и определить наиболее рациональный вариант хирургического вмешательства.
Мнение эксперта
Лечение косолапости, даже в настоящее время, представляет сложную задачу, так как существуют разнообразные варианты нарушений анатомии стопы, и в патологический процесс вовлекаются различные по происхождению структуры. Получение положительных результатов хирургического лечения успокаивает пациентов, и они не приходят своевременно на контрольные осмотры с целью получения последующих рекомендаций по соблюдению ортопедического режима. Это препятствует полноценному восстановлению локомоторной функциональности стопы. В медицинском центре «СМ-Клиника» созданы все условия для комплексного лечения плоскостопия – пациент получает полное сопровождение со старта и до окончания коррекции, направленной на то, чтобы полностью убрать костно-мышечные нарушения. На всех этапах оказывается медицинское сопровождение и даются четкие рекомендации, что делать.

Лечение косолапости
Целью лечения косолапия является получение анатомо-функциональной полноценности стопы. Существуют различные подходы к выбору метода лечения данной деформации. В одних случаях требуется консервативное ведение, а в других – оперативное.
Консервативное лечение
Консервативное лечение косолапости получило широкое распространение и положительно воспринимается врачами и пациентами. У детей в 50-90% случаев удается добиться хороших результатов, у взрослых эти показатели несколько ниже.
Консервативная тактика может включать в себя следующие подходы:
- наложение корректирующих повязок, изготовленных из гипса или пластика;
- лейкопластырная коррекция (применима только у детей раннего возраста).
Эти методики могут применяться в качестве самостоятельного лечения при первой степени искривления или быть подготовкой к хирургическому вмешательству.
Повязки накладываются поэтапно с недельным перерывом в первые 6–8 недель лечения, затем с двухнедельным перерывом. Количество повязок индивидуально определяется ортопедом и зависит от эффекта и сохранения полноценного локального кровообращения.
Хирургическое лечение – операция при косолапости
Целью хирургического лечения является одноэтапная и перманентная коррекция всех элементов, вовлеченных в деформацию стопы. Показания к операции зависят от возраста пациента, степени деформации и ригидности стопы.
Хирургические манипуляции подразделяют на три категории:
- операции на мягких тканях;
- вмешательства на костях стопы;
- комбинированные вмешательства на мягких тканях и костях.
Операции на мягких тканях, которые используются довольно широко, предполагают релиз, удлинение или транспозицию сухожилий, связок и капсул суставов. Операции на костных структурах основаны на пластической коррекции.

Профилактика
Профилактика приобретенной косолапости у взрослых направлена на своевременное лечение заболеваний костно-мышечной системы.
Реабилитация при косолапости
Реабилитация при косолапости включает в себя выполнение лечебных гимнастических упражнений, проведение массажа и физиопроцедур. Положительно себя также зарекомендовало кинезиотейпирование.
Вопрос-ответ
Какой врач лечит косолапость?
Диагностикой и лечением этой патологии занимается врач травматолог-ортопед.
Когда рекомендуется начинать консервативное лечение у детей?
Бороться с врожденной косолапостью необходимо начинать как можно раньше (со 2–3 й недели жизни ребенка). Оно позволяет сохранить целостность суставных хрящей стопы, создать оптимальные условия для правильного окостенения стопы, особенно таранной кости, сохранить мобильность суставов.
В какие сроки проводится операция при косолапости у детей?
Существуют различные мнения о сроках проведения хирургического лечения. Одни ортопеды рекомендуют проводить лечение уже в возрасте 3–6 мес., другие из за незрелости и малых размеров элементов стопы считают, что операцию следует проводить в более поздние сроки. Оптимальный срок поможет подобрать лечащий врач.

Источники
Щекин О.В., Щекин А.О. Консервативное лечение врожденной плоско-вальгусной деформации стоп у детей. Запорожский медицинский журнал 2011; 13 (1): 33–36.
Корж Н.А., Яременко Д.А. Структурно-функциональные особенности стопы как органа опоры и передвижения. Ортопедия, травматология и протезирование 2003; 3: 36–41.
Узакова Л. П. и др. Разработка конструкции детской профилактической обуви для детей с патологическими отклонениями // Техника. Технологии. Инженерия. – 2017. – №. 2. – С. 120-123.




